Επισκόπηση
 Ο όρος παραμορφώσεις του άκρου ποδός στα παιδιά καλύπτει ένα ευρύ φάσμα παθήσεων που ενδέχεται να προσβάλλουν τα οστά, τους τένοντες ή τους μύες των ποδιών. Ανάμεσά τους, αυτές που διαγιγνώσκονται και θεραπεύονται συχνότερα σε εξειδικευμένες νοσοκομειακές μονάδες, είναι η κοιλοποδία, οι συνοστεώσεις των οστών του ταρσού, η στρεβλοποδία, το επικουρικό σκαφοειδές και ο βλαισός μέγας δάκτυλος. Ο τρόπος αντιμετώπισής και θεραπείας των παραμορφώσεων του άκρου ποδός στα παιδιά μπορεί να διαφέρει σημαντικά σε σχέση με τον αντίστοιχο των ενηλίκων. Ευτυχώς οι ορθοπεδικοί που εξειδικεύονται στη θεραπεία των παθήσεων των κάτω άκρων που εμφανίζονται στα παιδιά μπορούν να εκτελέσουν επιτυχώς μια σειρά επεμβατικών και μη επεμβατικών τεχνικών ενεργειών, ειδικά σχεδιασμένων για να καλύψουν τις ξεχωριστές ανάγκες των παιδιών, στις οποίες λαμβάνεται ειδική μέριμνα για τη διατήρηση της ακεραιότητας των πλακών ανάπτυξης των οστών ώστε να επιτραπεί η φυσική διαδικασία αύξησης και ανάπτυξης των ποδιών.
Ο όρος παραμορφώσεις του άκρου ποδός στα παιδιά καλύπτει ένα ευρύ φάσμα παθήσεων που ενδέχεται να προσβάλλουν τα οστά, τους τένοντες ή τους μύες των ποδιών. Ανάμεσά τους, αυτές που διαγιγνώσκονται και θεραπεύονται συχνότερα σε εξειδικευμένες νοσοκομειακές μονάδες, είναι η κοιλοποδία, οι συνοστεώσεις των οστών του ταρσού, η στρεβλοποδία, το επικουρικό σκαφοειδές και ο βλαισός μέγας δάκτυλος. Ο τρόπος αντιμετώπισής και θεραπείας των παραμορφώσεων του άκρου ποδός στα παιδιά μπορεί να διαφέρει σημαντικά σε σχέση με τον αντίστοιχο των ενηλίκων. Ευτυχώς οι ορθοπεδικοί που εξειδικεύονται στη θεραπεία των παθήσεων των κάτω άκρων που εμφανίζονται στα παιδιά μπορούν να εκτελέσουν επιτυχώς μια σειρά επεμβατικών και μη επεμβατικών τεχνικών ενεργειών, ειδικά σχεδιασμένων για να καλύψουν τις ξεχωριστές ανάγκες των παιδιών, στις οποίες λαμβάνεται ειδική μέριμνα για τη διατήρηση της ακεραιότητας των πλακών ανάπτυξης των οστών ώστε να επιτραπεί η φυσική διαδικασία αύξησης και ανάπτυξης των ποδιών.
Κοιλοποδία 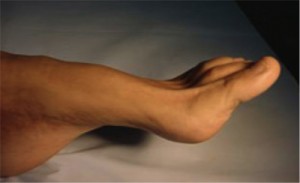
Ο όρος κοιλοποδία χρησιμοποιείται για να περιγραφεί η πάθηση κατά την οποία το παιδί εμφανίζει πολύ υψηλή ποδική καμάρα. Σε πολλές περιπτώσεις η πτέρνα του ποδός αποκτά κλίση προς τα έσω, κατάσταση η οποία είναι γνωστή και ως ραιβοκοιλοποδία. Η πάθηση συχνά προσβάλει και τα δυο πόδια και εξελίσσεται προοδευτικά. Επειδή το πόδι δεν είναι σωστά ευθυγραμμισμένο, ενδέχεται οι ασθενείς να αισθάνονται πόνους και να εμφανίζουν κάλλους εξαιτίας της άνισης κατανομής του βάρους του σώματος πάνω στα πόδια. Ενδέχεται να εμφανίζονται διαστρέμματα στους αστραγάλους ή ακόμα και κατάγματα κοπώσεως.
Η ραιβοκοιλοποδία η οποία εξελίσσεται με την πάροδο του χρόνου (σε αντίθεση με ότι συμβαίνει στη στρεβλοποδία) μπορεί να αποτελέσει ένδειξη παρουσίας νευρολογικού προβλήματος, ύπαρξης κύστης ή πιθανώς όγκου στο νωτιαίο μυελό.
Συνήθως πάντα είναι αποτέλεσμα της νόσου Charcot-Marie Tooth, μιας κληρονομικής διαταραχής η οποία χαρακτηρίζεται από την προοδευτική – με την πάροδο του χρόνου – μείωση της ταχύτητας με την οποία τα νεύρα μεταφέρουν τα ερεθίσματα με αποτέλεσμα να προκαλεί αδυναμία των μυών του άκρου χειρός και του άκρου ποδός. Αν και η νόσος Charcot-Marie Τooth δεν είναι επικίνδυνη για τη ζωή του πάσχοντος, εντούτοις τα προβλήματα που προκαλεί στα άκρο πόδι μπορεί να του δημιουργήσουν αναπηρία. Μάλιστα επειδή τα άλλα συμπτώματα μπορεί να είναι ήπια ή ακόμη και να μην υπάρχουν καθόλου, η ραιβοκοιλοποδία μπορεί να είναι το κλειδί για τη διάγνωσή της.
 Σε ορισμένες περιπτώσεις ήπιας κοιλοποδίας, ο ορθοπεδικός μπορεί να συστήσει τη χρήση ορθωτικών πελμάτων (ένθετων σολών στα παπούτσια που βοηθούν στην ομοιόμορφη κατανομή του βάρους στα πόδια) και την παρακολούθηση της εξέλιξης της πάθησης. Λόγω της ανάγκης πάντως να επανέλθουν τα ανατομικά στοιχεία του ποδιού στη φυσιολογική τους θέση, η θεραπεία της κοιλοποδίας είναι συχνά χειρουργική και αποτελείται από μια σειρά οστεοτομιών, χειρουργικών επεμβάσεων δηλαδή, κατά τις οποίες τα οστά κόβονται και επανατοποθετούνται, οι σύνδεσμοι απελευθερώνονται και οι τένοντες μεταφέρονται για να βοηθήσουν στην εξισορρόπηση και συμπλήρωση των αποδυναμωμένων μυών σε όλο το μήκος του ποδιού.
Σε ορισμένες περιπτώσεις ήπιας κοιλοποδίας, ο ορθοπεδικός μπορεί να συστήσει τη χρήση ορθωτικών πελμάτων (ένθετων σολών στα παπούτσια που βοηθούν στην ομοιόμορφη κατανομή του βάρους στα πόδια) και την παρακολούθηση της εξέλιξης της πάθησης. Λόγω της ανάγκης πάντως να επανέλθουν τα ανατομικά στοιχεία του ποδιού στη φυσιολογική τους θέση, η θεραπεία της κοιλοποδίας είναι συχνά χειρουργική και αποτελείται από μια σειρά οστεοτομιών, χειρουργικών επεμβάσεων δηλαδή, κατά τις οποίες τα οστά κόβονται και επανατοποθετούνται, οι σύνδεσμοι απελευθερώνονται και οι τένοντες μεταφέρονται για να βοηθήσουν στην εξισορρόπηση και συμπλήρωση των αποδυναμωμένων μυών σε όλο το μήκος του ποδιού.
Η διόρθωση της κοιλοποδίας είναι πολύπλοκη υπόθεση. Δεν υπάρχει κάποια συνταγή όσον αφορά τις χειρουργικές επεμβάσεις που πρέπει να πραγματοποιηθούν, ειδικά από τη στιγμή που η περίπτωση του κάθε παιδιού είναι διαφορετική και ξεχωριστή. Μεταξύ των παραγόντων που πρέπει να λάβουν υπόψη οι χειρουργοί πριν προχωρήσουν σε κάποια επέμβαση είναι η φυσική εμφάνιση του ποδιού, οι πληροφορίες που θα λάβουν από τις ακτινογραφίες, η φυσική εξέταση καθώς και τα συμπτώματα του ασθενούς.
Οι δυνατότητες του πάσχοντα για περαιτέρω σωματική ανάπτυξη πρέπει να ληφθούν σοβαρά υπόψη. Ο τρόπος με τον οποίο κόβουμε τα οστά και τοποθετούμε τις βίδες και τα καρφιά κατά τη διάρκεια της επέμβασης στα παιδιά είναι διαφορετικός σε σχέση με αυτόν που εφαρμόζεται στους ενήλικες ασθενείς γιατί πρέπει να δώσουμε τη δυνατότητα στα εγχειρισμένα πόδια των παιδιών να αναπτυχθούν.
Δίνεται ακόμα ιδιαίτερη έμφαση στη σημασία της αναζήτησης ιατρικής φροντίδας από εξειδικευμένους σε παιδιατρικά θέματα χειρουργούς, τονίζοντας ότι παρά το γεγονός ότι οι χειρουργοί που αντιμετωπίζουν τα προβλήματα στα πόδια και τους αστραγάλους των ενηλίκων μπορεί να έχουν εκτεταμένη πείρα στη θεραπεία της πάθησης αυτής. Εντούτοις οι ειδικές ανάγκες των παιδιών συχνά απαιτούν διαφορετική προσέγγιση.
Συνοστεώσεις των οστών του ταρσού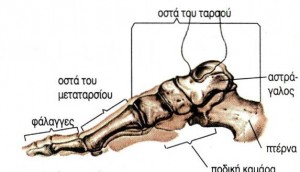
Τα παιδιά με συνοστεώσεις των οστών του ταρσού εμφανίζουν ανώμαλες συνδέσεις μεταξύ των οστών του μεσαίου και οπίσθιου τμήματος του άκρου ποδός. Η διάγνωση της πάθησης αυτής γίνεται συνήθως στην όψιμη παιδική ή στην πρώιμη εφηβική ηλικία όταν η συνοστέωση ξεκινά να περιορίζει την κινητικότητα του ποδιού, προκαλώντας πόνο και σε ορισμένες περιπτώσεις δυσκαμψία. Τα συμπτώματα μπορεί να γίνουν ιδιαίτερα εμφανή κατά το βάδισμα σε ανώμαλες και ανομοιογενείς επιφάνειες, όπως η άμμος ή τα χαλίκια, κατά το οποίο απαιτούνται συνεχείς προσαρμοστικές κινήσεις από το πόδι. Τα συχνά διαστρέμματα του αστραγάλου μπορεί επίσης να αποτελούν ενδεικτικό σημείο της παρουσίας συνοστεώσεων. Οι περισσότερες συνοστεώσεις του ταρσού μπορούν να καταταχθούν σε ένα από τους ακόλουθους δυο τύπους:
- Την πτερνοσκαφοειδή συνοστέωση, κατά την οποία η ανάπτυξη του παθολογικού ιστού εντοπίζεται μεταξύ της πτέρνας και του σκαφοειδούς (ενός δηλαδή εκ των οστών του ταρσού) και
- Την αστραγαλοπτερνική ή υπαστραγαλική συνοστέωση, στην οποία ο παθολογικός ιστός εντοπίζεται μεταξύ αστραγάλου και πτέρνας.
Η συνοστέωση μπορεί να αποτελείται εξολοκλήρου από οστό, ή από συνδυασμό οστού και χόνδρου ή ακόμη και από ινώδη ιστό. Στο 50% των περιπτώσεων οι συνοστεώσεις αυτές εμφανίζονται και στα δυο πόδια.
Η αρχική θεραπευτική προσέγγιση για τις συνοστεώσεις των οστών του ταρσού είναι μη επεμβατική. Στον ασθενή συστήνεται να ξεκουραστεί ή να ακινητοποιήσει το πάσχον πόδι. Αν και με τη μέθοδο αυτή οι ασθενείς μπορεί να ανακουφιστούν από τον πόνο, εντούτοις σε πολλές περιπτώσεις το αποτέλεσμα της είναι προσωρινό και παροδικό. Η μη επεμβατική θεραπεία μπορεί να είναι η ενδεδειγμένη λύση μόνο για ασθενείς οι οποίοι είναι ασυμπτωματικοί και των οποίων η πάθηση γίνεται γνωστή τυχαία κατά τη λήψη ακτινογραφιών για τη διάγνωση κάποιου άλλου ιατρικού προβλήματος, όπως για παράδειγμα ενός σοβαρού διαστρέμματος του αστραγάλου.
 Στα παιδιά που ο πόνος είναι συνεχής και αδιάλειπτος και τα οποία δεν ανταποκρίνονται στη μη επεμβατική θεραπευτική αγωγή, ο παιδιατρικός ορθοπεδικός χειρουργός μπορεί να κρίνει απαραίτητη την πραγματοποίηση μιας επέμβασης εκτομής ή αφαίρεσης του ιστού της συνοστέωσης. Για να παρεμποδιστεί η επανεμφάνιση και η αναδημιουργία της συνοστεώσεως, συνήθως ο χώρος μεταξύ των οστών καλύπτεται από ένα άλλο είδος ιστού, συνήθως από λιπώδη.
Στα παιδιά που ο πόνος είναι συνεχής και αδιάλειπτος και τα οποία δεν ανταποκρίνονται στη μη επεμβατική θεραπευτική αγωγή, ο παιδιατρικός ορθοπεδικός χειρουργός μπορεί να κρίνει απαραίτητη την πραγματοποίηση μιας επέμβασης εκτομής ή αφαίρεσης του ιστού της συνοστέωσης. Για να παρεμποδιστεί η επανεμφάνιση και η αναδημιουργία της συνοστεώσεως, συνήθως ο χώρος μεταξύ των οστών καλύπτεται από ένα άλλο είδος ιστού, συνήθως από λιπώδη.
Η επέμβαση αυτή είναι αρκετά απλή και το παιδί τυπικά στέκεται και πάλι στα πόδι ατου σε χρονικό διάστημα μεταξύ 2 και 6 εβδομάδων. Κατά περιπτώσεις, τα παιδιά με συνοστεώσεις των οστών του ταρσού μπορεί να εμφανίζουν ταυτόχρονα και κάποιο άλλο τύπο δυσμορφίας του άκρου ποδός, όπως η άκαμπτη πλατυποδία, που ενδέχεται να απαιτηθεί επιπρόσθετη χειρουργική επέμβαση για την επαναφορά της φυσιολογικής ανατομίας του ποδιού.
Επικουρικό σκαφοειδές
Ο όρος επικουρικό σκαφοειδές χρησιμοποιείται για να περιγραφεί η ύπαρξη ενός επιπρόσθετου κέντρου αύξησης του οστού στο εσωτερικό του σκαφοειδούς και εντός του οπίσθιου κνημιαίου τένοντα, ο οποίος συνδέεται με το σκαφοειδές. Το κυρίαρχο σύμπτωμα της πρόσθετης αυτής οστικής προεξοχής είναι ο πόνος και η ευαισθησία. 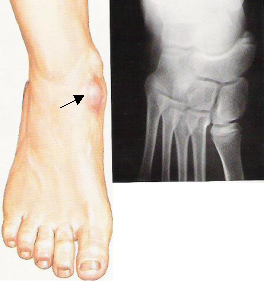
Η γενετική αυτή διαμαρτία (που είναι δηλαδή παρούσα κατά τη γέννηση) θεωρείται ότι εμφανίζεται κατά τη διάρκεια της ανάπτυξης όταν το οστό ασβεστοποιείται. Επειδή το επικουρικό αυτό τμήμα του σκαφοειδούς και το ίδιο το σκαφοειδές δεν αναπτύσσονται σχεδόν ποτέ παράλληλα, θεωρείται ότι με την πάροδο του χρόνου η υπερβολική κινητικότητα μεταξύ τους έχει σαν αποτέλεσμα την εμφάνιση έντονου πόνου. Η αρχική θεραπευτική προσέγγιση για το επικουρικό σκαφοειδές είναι μη επεμβατική. Στον ασθενή μπορεί να συστηθεί η χρήση ορθωτικών πελμάτων ή ενδέχεται να του τοποθετηθεί νάρθηκας για μικρό χρονικό διάστημα για την ξεκούραση του ποδιού. Σε περιπτώσεις χρόνιου πόνου όμως, ο ορθοπεδικός χειρουργός θα απομακρύνει το πλεονάζον οστό με μια σχετικά απλή επέμβαση που χαρακτηρίζεται από σύντομο χρόνο αποκατάστασης και πολύ υψηλό ποσοστό επιτυχίας.
Βλαισός μέγας δάκτυλος (Κότσι)
Όπως και στους ενήλικες και στα παιδιά ο βλαισός μέγας δάκτυλος προκαλείται όταν η άρθρωση στη βάση του μεγάλου δακτύλου του ποδιού (η μεταταρσοφαλαγγική άρθρωση) μετακινείται από τη φυσιολογική της θέση κατά τέτοιο τρόπο ώστε το μεγάλο δάκτυλο να αποκτά κλίση προς το δεύτερο δάκτυλο. Παρόλα αυτά, σε αντίθεση με τους ενήλικες στους οποίους ο βλαισός μέγας δάκτυλος προκαλείται από υποδήματα που δεν εφαρμόζονται καλά ή έχει και γενετικό υπόβαθρο, στα παιδιά εμφανίζεται αν οι αρθρώσεις ή οι σύνδεσμοι τους είναι χαλαροί. Το πρόβλημα αυτό εμφανίζεται συχνότερα στα κορίτσια σε σύγκριση με τα αγόρια. 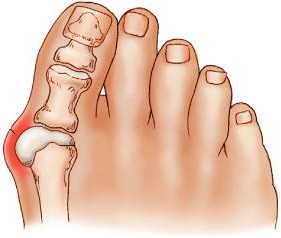
Η χειρουργική θεραπεία του βλαισού μεγάλου δακτύλου στα παιδιά γενικά αποφεύγεται μέχρι να ολοκληρωθεί η σωματική τους διάπλαση ή πραγματοποιείται σε χρονικό σημείο το δυνατόν εγγύτερο με τη στιγμή της φυσιολογικής ωρίμανσης του οργανισμού τους, εξαιτίας της ανησυχίας ενδεχόμενης πρόκλησης βλαβών στις αυξητικές πλάκες των οστών και επειδή η πάθηση αυτή τείνει να υποτροπιάζει. Η μη επεμβατική θεραπεία της πάθησης περιλαμβάνει τη χρήση φαρδιών ή αθλητικών παπουτσιών και την αποφυγή στενών επίσημων παπουτσιών ή γοβών. Με τον τρόπο αυτό ανακουφίζονται επαρκώς τα συμπτώματα της πάθησης και αποφεύγεται η αναβάλλεται η χειρουργική επέμβαση. Σε νεώτερους ασθενείς που δεν ανταποκρίνονται στη μη επεμβατική θεραπευτική αγωγή και που εμφανίζουν πόνο ο οποίος τους προκαλεί μεγάλες δυσκολίες στις δραστηριότητες της καθημερινής τους ζωής, ενδέχεται να πραγματοποιηθεί χειρουργική επέμβαση για να επανέλθει στη φυσιολογική του θέση το μεγάλο δάκτυλο του ποδιού. Ο τρόπος με τον οποίο προσεγγίζουν οι γιατροί το πρόβλημα ποικίλει και εξαρτάται από τη μορφή του βλαισού μεγάλου δακτύλου, το εύρος και την έκταση της παραμόρφωσης, την ηλικία του παιδιού και από το στάδιο της σωματικής ωρίμανσης στο οποίο βρίσκεται (δηλαδή πόσο περιθώριο έχει ακόμα να μεγαλώσει).